胃がん
胃がんについて医師が解説
 胃がんは、日本で長年多く見られるがんで、発生機序やリスク要因、予防と早期発見の方法がよく知られています。
胃がんは、日本で長年多く見られるがんで、発生機序やリスク要因、予防と早期発見の方法がよく知られています。
胃の粘膜細胞が悪性化し、時間をかけて成長しますが、比較的ゆっくりとした進行です。
進行すると胃粘膜の外側へ広がり、周囲の臓器に転移することがあります。
胃がんには複数のタイプがあり、多くは分化型と未分化型の腺がんです。
分化型は進行が遅く、未分化型は速い傾向があり、スキルス型胃がんは若年層でも発症しやすく、特に進行が速いことで知られています。
胃がんの原因
胃がんの直接原因は不明ですが、ピロリ菌感染による慢性胃粘膜炎症が主な原因と考えられています。
ピロリ菌感染者全員が発症するわけではないものの、発生リスクは高まります。
また、塩分の多い食事、野菜や果物の不足、喫煙、過度の飲酒、ストレスなどの生活習慣もリスクを高めると考えられています。
胃がんは遺伝しませんが、家族歴がある場合は、共通の環境要因に注意が必要です。
胃がんになりやすい人の特徴
胃がんは男性の方が発症率が高く、男性の10人に1人、女性の21人に1人が発症すると推定されています。
発生率は50歳から増加し、80代でピークを迎えます。
高齢化の影響がある一方、除菌治療によるピロリ菌感染率の減少、冷蔵技術の普及や食塩摂取量の減少といった食生活の改善、早期発見・治療技術の向上により、発生率と死亡率は長期的に減少傾向です。
ピロリ菌感染歴に加え、喫煙、過剰な塩分・飲酒も発症リスクを高めるため注意が必要です。
胃がんの症状
下記のような症状はありませんか?
- 貧血症状
- みぞおち付近の痛み
- ゲップ、胸焼け
- 黒っぽいタール便
- 長引く腹部の膨満感
- 全身の倦怠感
- 急激な体重減少
これらの症状は胃がんの可能性があります。
初期胃がんは自覚症状が少ないため、些細な症状でも油断せず、速やかに当院にご相談ください。
正確な検査を行い、最適な治療を提供いたします。
胃がんの種類
胃がんには以下の種類があります。
分化型胃がん(Well-differentiated gastric cancer)
分化型胃がんは、腺管構造を作りながらまとまって増殖するタイプの胃がんです。
がん細胞は胃組織に近い形態で、比較的進行が遅く、周囲組織への浸潤も緩やかです。
胃がんの中では比較的一般的なタイプです。
未分化型胃がん(Poorly differentiated gastric cancer)
未分化型胃がんは、がん細胞がバラバラに増殖するタイプの胃がんです。
細胞の形態は正常胃組織とは大きく異なり、進行が速く、早期に周囲組織への浸潤やリンパ節・遠隔臓器への転移が起こりやすく、予後不良の傾向があります。
スキルス胃がん(Scirrhous gastric cancer)
スキルス胃がんは、胃壁や組織にしみ込むように進行し、胃壁を硬く厚くするがんです。
多くは未分化型で、潰瘍などの病変を作らないため、内視鏡検査などでの発見が難しい傾向があります。
周囲の臓器やリンパ節に浸潤しやすく、進行も速いです。
胃がん全体の約7~10%、進行がんでは15%を占め、5年生存率は0~9.5%と非常に低くなっています。
通常の胃がんは喫煙者の多い男性やピロリ菌感染率の高い高齢者に多い一方、スキルス胃がんは女性や20代などの若年層にも発症することがあります。
胃がんの検査
胃カメラ検査
(胃内視鏡検査)
 胃カメラ検査は、鼻や口からスコープを挿入し、胃、十二指腸、食道の病変を確認する検査で、胃がんの早期発見に非常に効果的です。
胃カメラ検査は、鼻や口からスコープを挿入し、胃、十二指腸、食道の病変を確認する検査で、胃がんの早期発見に非常に効果的です。
胃がんは消化管内部にできるため、CT検査など体外からの検査では正確な診断が難しい場合がありますが、胃カメラ検査は体内に直接カメラを入れるため、正確な検査が可能です。
検査中に病変を発見した場合は、組織を採取し病理検査を行うことで、確定診断につなげます。
※CT検査が必要な場合は、高度医療機関へのご紹介をいたします。
食道がん
食道がんについて
医師が解説
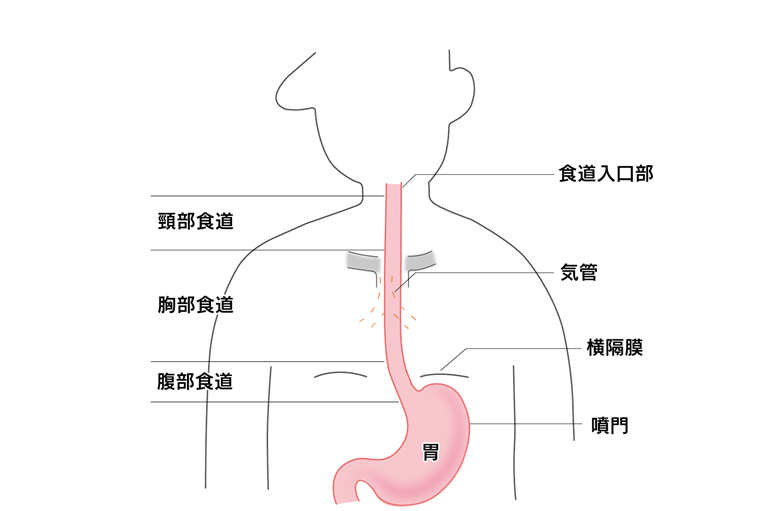 食道は、喉と胃をつなぐ管状の臓器で、口側から頸部食道、胸部食道(上部・中部・下部)、食道胃接合部と呼ばれます。
食道は、喉と胃をつなぐ管状の臓器で、口側から頸部食道、胸部食道(上部・中部・下部)、食道胃接合部と呼ばれます。
食道がんは食道粘膜細胞のがん化で発症し、日本では胸部中部食道に発生するケースが約半数、次いで胸部下部、上部、食道胃接合部、頸部食道の順に発生します。
多発がんの場合もあります。
発生場所により、扁平上皮がんと腺がん(バレット食道がんを含む)に分類され、日本では扁平上皮がんが約9割を占めますが、近年腺がんも増加しています。
進行度により、粘膜内にとどまる早期がん、粘膜下層まで及ぶ表在がん、さらに深い層に広がる進行がんに分類されます。
進行がんでは転移リスクが高く、肺、肝臓、骨、リンパ節などに転移し、気管や大動脈などに直接浸潤する可能性もあります。
男性に多く、60~70代に好発します。
転移リスクが高く進行も速いため早期発見が重要で、胃がんや頭頸部がんなどを合併することもあります。
食道がんの原因
食道がんの主な原因は飲酒と喫煙で、特に扁平上皮がんではその影響が大きいです。
日常的な飲酒や喫煙習慣は、さらにリスクを高めます。
栄養状態の悪さや、果物・野菜の摂取不足などの食習慣も発症に影響すると考えられています。
腺がんの場合は、逆流性食道炎やバレット食道など、長期間の胃酸逆流による食道下部の慢性炎症がリスクを高めると言われています。
飲酒
アルコール分解で生じるアセトアルデヒドは発がん性物質であり、その分解酵素の活性が低い人は発症リスクが高いとされています。
(お酒を飲むとすぐに顔が赤くなる人)
日常的な飲酒や飲酒量が多い人は、さらにリスクが高まります。
喫煙
喫煙は食道がんの原因となります。
喫煙をしていると、食道がんのリスクが高まるため禁煙を心がけましょう。
逆流性食道炎
食道粘膜の慢性炎症はがんのリスクを高めます。
逆流性食道炎の頻発はバレット食道へ進行し、がん発生の可能性が高まります。
また、熱い飲食物の過剰摂取も、熱による損傷でがんリスクを高めると言われています。
食道がんに
なりやすい人の特徴
 以下に該当する方は、食道がん発症リスクが高いため、自覚症状がなくても胃カメラ検査をお勧めします。
以下に該当する方は、食道がん発症リスクが高いため、自覚症状がなくても胃カメラ検査をお勧めします。
- 喫煙習慣のある方
- 飲酒で顔が赤くなりやすい方
- 日常的に多量飲酒をする方
- 50歳以上の男性
- 頭頸部がんの既往のある方
- バレット食道、腐食性食道炎、食道アカラシアのある方
- 逆流性食道炎のある方
- 肥満の方
- 食道がんの家族歴のある方
食道がんの症状
食道がんは初期症状に乏しいため、早期発見には胃カメラ検査が必要です。
進行したときにおこる症状
 食道がんが進行すると、下記の症状が現れることがあります。
食道がんが進行すると、下記の症状が現れることがあります。
これらは他の疾患でも起こり得るため、自己判断せず医師の診察を受けてください。
- 声のかすれ、声枯れ(嗄声)
- 持続する咳
- 食べ物がつかえる(嚥下困難)
- 体重減少
- 熱いものがしみる
- 胸やけ
- 背中や胸の痛み
食道がんの検査
胃カメラ検査
(胃内視鏡検査)
 自覚症状のない早期食道がんも、胃カメラ検査で発見可能です。
自覚症状のない早期食道がんも、胃カメラ検査で発見可能です。
当院の最新内視鏡システムは、特殊光「BLI、LCI」を用いて、がんの微細な変化を迅速に検出します。
従来の色素を用いた検査のような胸焼けの副作用も少なく、患者様の負担を軽減しています。
食道だけでなく、胃や十二指腸の粘膜も詳細に検査し、疑わしい場合は組織を採取して病理検査で確定診断を行います。
当院では、経験豊富な医師が最新システムを用い、負担の少ない精密検査を提供しています。
鎮静剤を用いた無痛検査も実施しており、検査に不安のある患者様も安心して受けていただけます。